Cirrhose du foie : Tout savoir sur cette maladie silencieuse

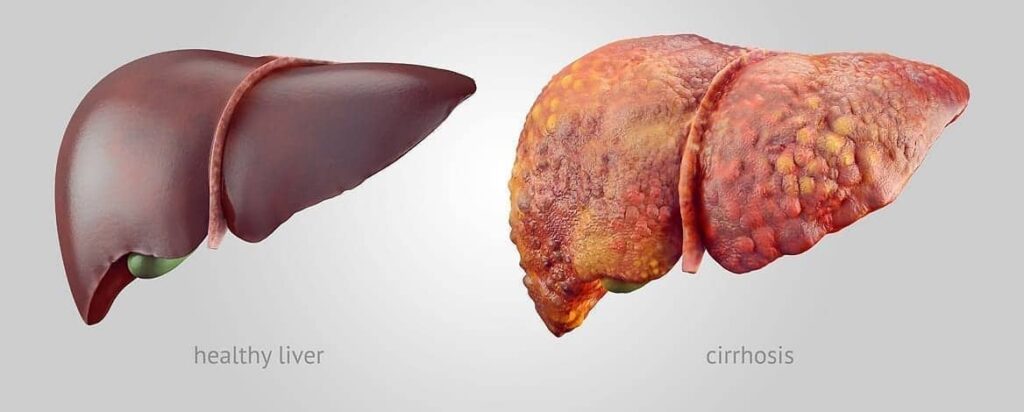
La cirrhose du foie est une maladie grave et souvent insidieuse qui touche des millions de personnes dans le monde. Elle se caractérise par une transformation lente et irréversible du tissu hépatique. Peu à peu, les cellules saines du foie sont détruites et remplacées par du tissu cicatriciel, appelé fibrose. Ce foie fibrosé, durci et nodulaire, ne peut plus assurer ses fonctions vitales pour l’organisme.
Comprendre la cirrhose, c’est d’abord comprendre le rôle central du foie. Cet organe essentiel agit comme une usine de traitement chimique. Il produit la bile nécessaire à la digestion des graisses, il stocke et libère le glucose pour l’énergie, il fabrique des protéines cruciales comme l’albumine et les facteurs de coagulation du sang. Il filtre également et élimine les toxines. Lorsque la cirrhose s’installe, toutes ces fonctions se dérèglent progressivement, mettant en péril l’équilibre de tout le corps.
Cirrhose compensée ou décompensée : deux stades de la maladie
La cirrhose évolue généralement en deux phases distinctes. Pendant de nombreuses années, elle peut rester asymptomatique ; on parle alors de cirrhose compensée. Le foie, bien que déjà endommagé, parvient à fonctionner suffisamment bien grâce à ses parties encore saines qui compensent les zones cicatricielles. Beaucoup de patients ignorent donc qu’ils sont atteints à ce stade. Lorsque les lésions deviennent trop importantes, le foie n’arrive plus à assumer ses tâches. La maladie entre alors dans sa phase de cirrhose décompensée, marquée par l’apparition de complications sérieuses. Parmi elles, on trouve l’ascite, qui est une accumulation de liquide dans l’abdomen, causant un gonflement important. L’hypertension portale, due à une circulation sanguine entravée dans le foie, peut provoquer des varices dans l’œsophage, avec un risque élevé d’hémorragie. L’encéphalopathie hépatique est une autre complication majeure où les toxines, normalement filtrées par le foie, s’accumulent dans le sang et affectent le cerveau, entraînant confusion et somnolence.
Causes, diagnostic et prise en charge : un enjeu de santé publique
Les causes principales de la cirrhose sont bien identifiées. La première est une consommation excessive et prolongée d’alcool. Les hépatites virales chroniques, notamment les hépatites B et C, représentent également une cause majeure. Enfin, une cause de plus en plus fréquente dans les pays développés est la stéatohépatite non alcoolique (NASH), souvent appelée « maladie du foie gras ». Elle est liée au syndrome métabolique, associant obésité, diabète et hypertension, et résulte d’une accumulation de graisse dans le foie qui finit par provoquer une inflammation et une fibrose. Le diagnostic de la cirrhose repose sur un ensemble d’examens. Le médecin s’appuie d’abord sur les symptômes cliniques, lorsqu’ils existent, comme une fatigue intense, une jaunisse, des œdèmes ou la présence d’ascite. Des analyses sanguines permettent d’évaluer le fonctionnement du foie et de rechercher ses causes. L’imagerie médicale, comme l’échographie, le scanner ou l’IRM, est cruciale pour visualiser la structure du foie, détecter la fibrose et rechercher d’éventuelles complications comme un cancer.
Il n’existe pas de médicament qui puisse guérir la cirrhose établie. Le traitement vise avant tout à traiter la cause pour stopper ou ralentir la progression de la maladie : sevrage alcoolique absolu, traitement antiviral pour les hépatites, perte de poids et changement d’alimentation pour la NASH. Parallèlement, on traite les complications au fur et à mesure qu’elles surviennent, avec des médicaments contre l’hypertension portale, des ponctions pour évacuer l’ascite, ou des laxatifs pour limiter l’encéphalopathie. La surveillance régulière est un pilier de la prise en charge. Comme la cirrhose est un facteur de risque majeur pour le cancer du foie (carcinome hépatocellulaire), un suivi par échographie tous les six mois est indispensable pour le dépister précocement. Lorsque la cirrhose est sévère et que le foie n’est plus capable de fonctionner, la greffe hépatique reste le seul traitement curatif. C’est une intervention lourde, mais qui offre aujourd’hui d’excellents taux de réussite, avec une survie à plus de cinq ans dépassant souvent 80%.
La cirrhose est une maladie chronique grave dont le caractère souvent silencieux au début la rend particulièrement dangereuse. Sa prévention passe par la modération de la consommation d’alcool, la vaccination contre l’hépatite B, le dépistage et le traitement de l’hépatite C, et l’adoption d’une hygiène de vie saine pour prévenir le « foie gras ». Une prise en charge précoce, dès les premiers stades, permet de ralentir son évolution et de prévenir les complications les plus redoutables, soulignant l’importance d’un diagnostic aussi précoce que possible.
F. AKODODJA









